シルガード9が定期接種になりました
HPV9価(シルガード9)は令和5年度より、定期接種になりました。
15歳までに初回接種を受けた方は2回接種で完了になります。シルガード9の接種の間隔についてはこちらをご覧ください。
すでに2価・4価ワクチンを接種している方
原則同一ワクチンの接種で完了となりますが、すでにHPV2価・4価ワクチンで1~2回目まで接種をした方は、医師と相談の上、残りの回数を9価ワクチンで接種を行うことができます。(2価・4価から9価への交互接種が可能です。)
交互接種の場合、初回接種の年齢に関わらず3回接種となり、接種間隔は9価ワクチンに準じて既定の間隔を空けます。
詳しくはこちらをご確認ください。
積極的な接種勧奨の差し控えにより接種機会を逃した方へ
令和3年11月26日付の国の通知により、ヒトパピローマウイルス感染症のワクチン(HPVワクチン)の定期予防接種の勧奨を再開しています。
そのため、平成25年から令和3年度(9年間)の積極的な勧奨の差し控えにより接種機会を逃した方に特例措置が設けられています。(キャッチアップ接種)
キャッチアップ接種対象者
- 平成9年から平成17年度生まれの方
令和7年3月31日まで、特例措置が設けられます。
これまで3回接種したことがない、不足分の回数が通常の対象者と同様に無料で接種ができます。
特例措置対象者の方に対する個別のご案内も令和4年5月以降を予定しています。
案内前でも期間中は委託医療機関で接種が可能です。
子宮頸がん予防ワクチン(ガーダシル、シルガード9)
- ガーダシル、シルガード9(ガーダシル9)は子宮頸がんの原因であるヒトパピローマウイルス(HPV)の感染を90%以上予防できるワクチンです。
- シルガード9はヒトパピローマウイルス 6/11/16/18/31/33/45/52/58型を含む、9価ヒトパピローマウイルスワクチンです。
- 9歳以上の女性が接種対象になります。性交渉経験のある方は産婦人科を受診し、子宮がん検診を受けた上での接種をお勧めします。
- 半年間の間に3回(初回、2か月後、6か月後)、腕の筋肉に注射します。
- 男性も接種可能です。
くわしくはこちらをご覧下さい。
シルガード9接種の間隔
初回接種15歳未満
2回接種
1回目の接種から5ヶ月以上間隔を空けます。(標準:1回目から6~12ヶ月の間隔を空ける)
初回接種15歳未満でも、1回目と2回目の間隔が5ヶ月未満の場合には「3回接種」となります。

初回接種15歳以上
3回接種
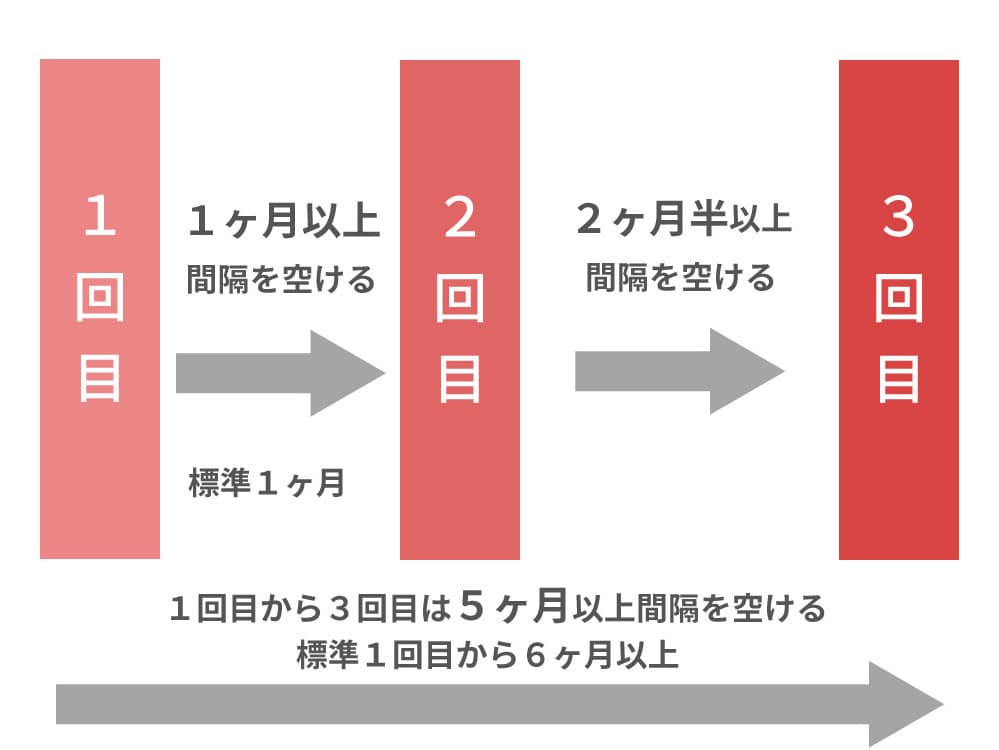
2価ワクチン(サーバリックス)
1回目から2回目は1ヶ月以上間隔を空ける(標準:1ヶ月)
2回目から3回目は2ヶ月半以上間隔を空ける
1回目から3回目は5ヶ月以上間隔を空ける(標準:1回目から6ヶ月以上)
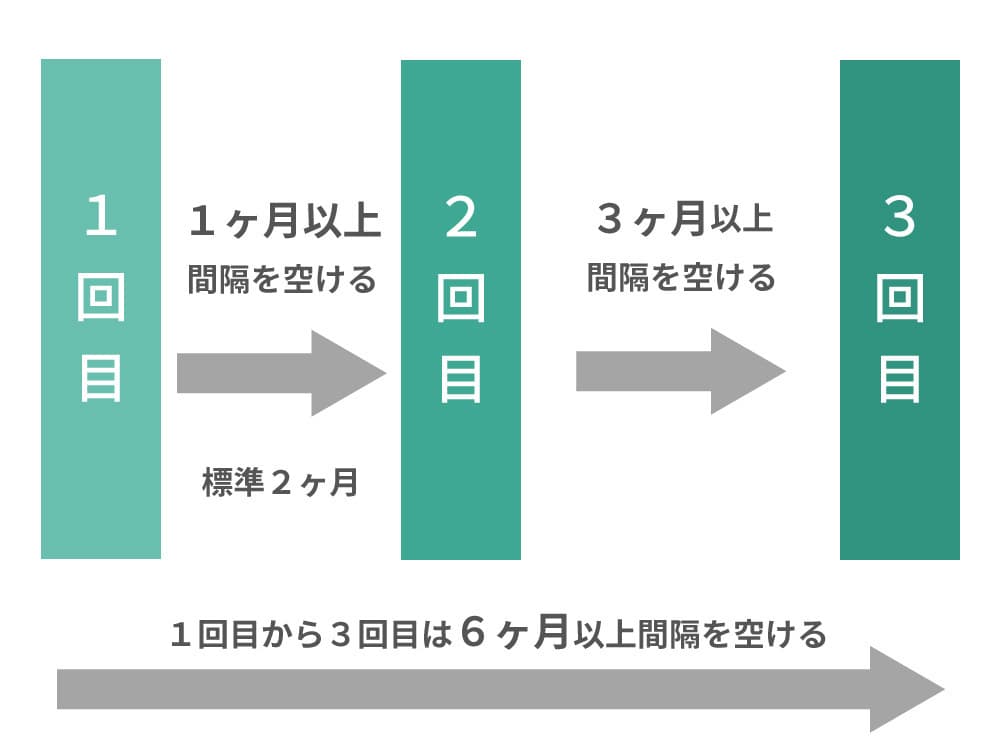
4価・9価ワクチン(ガーダシル・シルガード9)
1回目から2回目は1ヶ月以上間隔を空ける(標準:2ヶ月)
2回目から3回目は3ヶ月以上間隔を空ける
1回目から3回目は6ヶ月以上間隔を空ける
| ガーダシル | シルガード9 | |
| 薬品名 | 組換え沈降4価ヒトパピローマウイルス 様粒子ワクチン(酵母由来) |
組換え沈降9価ヒトパピローマウイルス 様粒子ワクチン(酵母由来) |
| 国際誕生 | 2006年6月 | 2014年9月 |
| 国内発売 | 2011年8月 | 2021年2月 |
| 接種回数 | 3回 | 2回または3回 |
| 対象 | 9歳以上の女性 | 9歳以上の女性 |
| 接種部位 | 筋肉内に注射 | 筋肉内に注射 |
| 接種間隔 | 初回、初回から2ヶ月後、初回から6ヶ月後 | 初回、初回から2ヶ月後、初回から6ヶ月後 |
| 予防するHPVの数 | 4種類 | 9種類 |
| 予防するHPVの型 | HPV16型・HPV18型・HPV6型・HPV11型 | HPV16型・HPV18型・HPV6型・HPV11型・ HPV31型・HPV33型・HPV45型・HPV52型・HPV58型 |
| 助成の対象 | 対象の方は無料でお受けいただけます。 助成非対象の方の料金はこちら |
対象の方は無料でお受けいただけます。 助成非対象の方の料金はこちら |
料金
| 初診料 |
0円 |
|---|---|
| 再診料 |
0円 |
| 薬剤料(1回あたり) |
シルガード9 1回 39,600円 |
※表示価格は税込です。
※上記の価格は公費助成非対象の場合の料金です。
※新潟市に住民票(外国人登録含む)があり、小学校6年生から高校1年生に相当する年齢の女子は無料でお受けいただけます。こちらをよくお読みになってください。
※男性も接種をお受けいただけます。自費での接種になります。
合併症・副作用
- 一般的なワクチン同様、接種した後には、注射した部分が痛んだり、痒みを感じることがあります。
- また、注射をした部分が赤く腫れたりすることがあります。
- 全身的な副反応としては、疲労感や頭痛、吐き気、嘔吐、下痢、腹痛などがあらわれることがあります。
- なお重い副反応として、まれにショックまたはアナフィラキシー様症状を含むアレルギー反応、血管浮腫が認められることがあります。
Q&A
Q1. 子宮頸がんは、子宮がんとはどう違うの?
A. 子宮の入り口付近、「子宮頸部(しきゅうけいぶ)」にできるがんを、「子宮頸がん」といい、子宮の奥、赤ちゃんが育つところの「子宮体部」にできるがんを、「子宮体がん」と呼びます。子宮がんとはこの2種類のことを主にいいます。
Q2. 何が原因?
A. 子宮頸がんの原因は、ヒトパピローマウイルス(HPV)というウイルスの感染です。主に性交渉によって感染しますが、特別な人だけに感染するのではなく、HPVは誰にでも感染する可能性があります。
Q3. 子宮頸がんにならないように日常生活で気を付けることは?
A. 子宮頸がんは、ワクチン接種と1~2年に一度の定期的な子宮がん検診の受診で予防が可能です。
Q4. どんな症状があらわれるの?
A. 子宮頸がんは、最初の頃は全く症状がないことがほとんどで、自分で気づくことがありません。 そのため、不正出血やおりものの増加、性交のときの出血などに気がついたときには、がんはかなり進行していることがあります。
Q5. 治療法はどんなものがあるの?
A. 子宮頸がんの治療は主に手術療法が行なわれ、このほかに放射線療法や化学療法が行なわれます。
がんの進み具合やがんの部位、患者さんの年齢、合併症の有無などによって治療法を決定します。 がんになる前(前がん病変)や初期のがんでは子宮頸部の異常な組織を取り除く手術(円錐切除術)がよく行なわれます。
Q6. 子宮頸がんになっても、子供を産めますか?
A. がんになる前(前がん病変)や、0期またはIa1期までのごく初期のがんの段階で発見できれば、子宮頸部の一部だけを切り取り、異常な組織を取り除く手術(円錐切除術)ができ、その場合は妊娠も出産も可能です。しかし、Ia2期以降になると子宮の全摘出を行うことが多く、その場合は妊娠・出産はできなくなってしまいます。
Q7. 検診は痛いの?
A. 痛みの感じ方には個人差がありますが、ほとんど痛みは感じません。 子宮がん検診そのものはわずか5分程度で終わります。細胞診(Papテスト)といって、子宮頸部の細胞を、小さなヘラやブラシなどで擦り取り、HPVが感染している場合に現れる異常な細胞がないかどうかを顕微鏡で見て調べます。
Q8. 検診っていくらぐらいかかるの?
A. 子宮がん検診を受診する方法は様々で、金額も異なります。
【自治体が実施している住民検診】
保健所や自治体が指定した医療機関で受診する必要があり、対象となる年齢、実施時期にも制限がありますが、自治体からの補助があるため、費用は自治体によって異なります。比較的安く受診することができます(1,000~2,000円程度)。
【職場の健康診断】
健康保険組合によって費用が補助されることが多いので、一度、確認してみるといいでしょう。
【婦人科などでの子宮頸がん検診】
この場合、費用は全額自己負担となるため、住民検診などよりも割高です。ただし、症状がある場合や精密検査のための受診の場合には、保険診療となります。
Q9. 子宮がん検診の結果は「異常なし」でしたが、今後は検診を受けなくても大丈夫?
A. 検診の結果が「異常なし」であったとしても、原因となるHPVにすでに感染していたり、検診後に新たに感染してしまった場合、子宮頸部の細胞に異常が生じ、将来的に子宮頸がんが引き起こされる可能性はゼロではありません。検診で異常が発見されなかった場合でも、少なくとも1~2年に1度は検診を受けることが大切です。
Q10. 子宮がん検診の結果が「要精密検査」でした。子宮頸がんなのでしょうか?
A. 子宮がん検診の結果、精密検査が必要となるのは受診者の1%程度です。また、精密検査を受けた人のうち、実際に子宮頸がんが発見されるのは一部であり、「要精密検査」イコール「子宮頸がん」ではありません。子宮がん検診の「細胞診」で異常な細胞が見つかった場合、細胞の様子をさらに詳しく調べるために精密検査が必要となります。
精密検査では、「コルポスコピー診」と「組織診」が行われます。
Q11. ワクチンを接種すれば一生子宮頸がんにならないの?
A. 子宮頸がん予防ワクチンは、子宮頸がんの原因となりやすいHPV 16型とHPV 18型のウイルスに対する免疫をつくらせるものです。
したがってこのワクチンを接種することでHPV 16型とHPV 18型の感染を防ぐことができますが、全ての発がん性HPVの感染を防ぐことができるわけではありません。そのため、ワクチンを接種しなかった場合と比べれば可能性はかなり低いものの、ワクチンを接種していても子宮頸がんにかかる可能性はゼロではありません。またワクチンの効果がどれだけ長く持続するかについては、現在も調査が継続して行われています。現時点でワクチンを接種してから最長で6.4年までは前がん病変を100%予防できることが確認されています。
Q12. ワクチンを接種すれば子宮がん検診は必要なくなるの?
A. ワクチンで子宮頸がんの原因の多くを占めるHPV 16型とHPV 18型の感染を防ぐことができますが、このワクチンは全ての発がん性HPVの感染を防ぐことができるわけではありません。子宮頸がんを完全に防ぐためには、子宮頸がんワクチンの接種だけではなく、定期的に子宮がん検診を受けることが大切です。ワクチン接種後も、1~2年に1度は子宮がん検診を受けるようにしましょう。
Q13. ウイルスが感染しても、自然に排除されるのであれば、ワクチンを打たなくても、ウイルスに感染することで、免疫が得られるのでは?
A. HPVに自然感染するだけでは、充分な免疫は得られません。だから感染の機会があれば、繰り返しHPVに感染してしまうのです。
Q14. ワクチンを受けることによって逆にウイルスに感染して、その結果、子宮頸がんになることはないの?
A. このワクチンを接種したために、HPVに感染することはありません。 このワクチンの成分には、ウイルス遺伝子を取り除いた外側の殻だけを人工的に作ったものを使っています。見た目はウイルスにそっくりですが、中は空っぽなので、ワクチンを接種しても子宮頸がんになることはありません。
Q15. このワクチンで子宮頸がんやその前の段階(前がん病変)を治すことはできないの?
A. このワクチンは、すでに今感染しているHPVを排除したり、すでに起こっている子宮頸部の前がん病変やがん細胞を治す効果はなく、あくまで接種後のHPV感染を防ぐものです。
Q16. ワクチンはどこに何回打つの?
A. このワクチンは半年間の間に3回(1回目、2回目:2カ月後、3回目:6カ月後)、腕の筋肉に注射します。
Q17. ワクチンは誰でも受けられるの?
A. このワクチンの接種対象は10歳以上の女性です。
ただし下記に該当する場合は接種ができません。
(1) 明らかに発熱がある
(2) 重篤な急性疾患にかかっている
(3) このワクチンの成分に対して過敏症を示したことがある
(4) 先生がワクチンを接種すべきではないと判断された場合
また、妊婦又は妊娠している可能性のある女性の接種は妊娠終了まで延期する、また接種期間の途中で妊娠した際には、その後の接種は見合わせることとされています。
Q18. ワクチン接種にはいくらかかりますか?
A. シルガード9を3回の注射で108,000円(税別)が必要です。セットの場合、100000円(税別)です。クレジットカードをご使用いただけます。ガーダシルは小6~高校1年生の女性は公費での接種も可能です。
Q19. 子宮頸がん予防ワクチン接種によって不妊症になることはありますか?
A. 子宮頸がん予防ワクチン接種により不妊症となった報告例はございません。また、子宮頸がん予防ワクチンには不妊を誘発させるような成分は含まれておりません。なお、ワクチンに含まれている免疫を増強させる目的で使われている成分の総称をアジュバント(免疫増強剤)といいますが、子宮頸がん予防ワクチンに含まれているアジュバントには、不妊を誘発させるような作用がないことも確認されています。
Q20. 子宮頸がん予防ワクチンの死亡例について教えてください。
A. グラクソ・スミスクライン社のワクチンを接種した後に亡くなった事例が、臨床試験時に1例、発売後にイギリスで1例報告がありますが、検視の結果どちらもワクチン接種が死亡原因ではなかったと結論されています。
Q21. 子宮頸がん予防ワクチンは、上流階級の人は接種していないのですか?
A. 所得者層別の接種率に関するデータはありませんが、イギリスやオーストラリアでの接種率は80%以上との報告もあり、一部の限られた人だけが接種している訳ではないと推測されます。
Q22. シルガード9には保存剤として水銀化合物(チメロサール)が添加されていますか?
A. シルガード9にはチメロサールは添加されておりません。
Q23. チメロサールは自閉症と因果関係があるのですか?
A. シルガード9にはチメロサールは添加されておりません。チメロサールと自閉症の因果関係は否定的見解が一般的です。
Q24. 発がん性HPVに感染しても0.1~0.15%程度しか子宮頸がんを発症しないのなら、予防ワクチンを接種する意味はないのでは?
A. どのような人が発がん性HPVに感染後に子宮頸がんを発症するのか、そのメカニズムは解明されていないため、感染した全ての女性が子宮頸がんを発症するリスクがあります。0.1-0.15%は個人からみると低い可能性に見えますが、それが累積して毎年15000人の患者さんが罹患し、3500人もの方が命を落とすことにつながります。だからこそこれを予防する方法があるにも関わらず予防を推進しないことは大きな問題であると考えます。子宮頸がん予防ワクチンを接種して発がん性HPVの感染を予防することは子宮頸がん発症のリスク軽減のために、大いに意味のあることです。
Q25. 日本人ではHPV-16型と18型の検出率が海外に比べて低いが、子宮頸がん予防ワクチンは接種の意義があるのですか?
A. 全年齢層ではHPV16型/18型の検出率は約60%ですが、20~30代ではHPV16型/18型の検出率が約80~90%になり、もっとも罹患率が増加しているこれらの年代で予防を推進するためにはこれらの型の感染予防が非常に重要になっています。
Q26. HPVは危険なウイルスではなく、一度感染しても自然に消滅してしまうので、子宮頸がんとは関係ないのでは?
A. 子宮頸がんの原因はほぼ100%がHPVと報告されています。また、感染した後、自然に排除されたとしても次の感染を予防するほどの十分な免疫が得られないため、一度排除されても何度でも繰り返し感染してしまう可能性があります。
Q27. 既にHPVに感染している人や前がん病変のある人にHPVワクチンを接種すると、がんになる危険性が上昇しませんか?
A. HPVワクチンは既に感染しているHPVを排除したり、前がん病変を治療する効果はありません。また、症状を悪化させたり、がん化を促進させることもありません。HPVに既に感染している人に対するHPVワクチン接種の影響を検討した報告では、ワクチン接種がHPVの感染状態に悪影響を及ぼさないことが示唆されています。
Q28. HPVワクチンに含まれるタイプの感染を予防すると、これ以外のタイプによる子宮頸がんが増加しませんか?
A. HPVワクチンが対象としているHPV16型/18型は、子宮頸がん患者さんから検出されるHPVのうち約6~7割を占めています。ワクチンの普及により、HPV16型/18型による子宮頸がんの減少が予想されます。海外ではすでに発売されて数年が経過した国もありますが、HPV16型/18型による子宮頸がんが減った結果、HPV16型/18型以外による子宮頸がんリスクが増加したという報告はありません。今後、ワクチン接種が普及するにつれ、子宮頸がん患者さんから検出されるHPVタイプ分布が変化することは予想されるものの、子宮頸がん患者さんの絶対数は減少するものと考えられます。
Q29. 日本人では、HPVワクチンは60%の予防効果しかないのでは?
A. 日本においても海外と同様に、子宮頸がんから検出されるHPVは、16型および18型が多く、全体の約60%を占めています。特に20~30代の若年層でのHPV16型/18型の検出率は80~90%であり、子宮頸がん発症リスクの高いこれらの年代においてはさらに高い予防効果が得られるものと考えられます。
また、現在国内で販売されているHPVワクチンはHPV16型/18型を対象としたワクチンですが、海外の臨床試験において、HPV16型/18型以外の型に対する感染予防効果も認められております。この効果を考慮すると、全てのタイプの発がん性HPVに対する予防効果は、約70~80%になることが期待できます。
Q30. 子宮頸がんの予防は、コンドームで十分では?
A. HPVの子宮頸部への感染は、外陰部における粘膜と粘膜の接触により起こります。コンドームでは外陰部全てを守ることはできないため、HPVは女性の腟や外陰部などから子宮頸部へ感染します。従いまして、コンドームではHPVの子宮頸部への感染を完全に予防することはできません。
Q31. HPVワクチンを接種すると、流産の危険性は増加しませんか?
A. HPVワクチンの接種によって流産の危険性が増加するとの報告はありません。また、HPVワクチンには、流産を促進させるような物質は含まれておりません。
Q32. HPVワクチンに含まれている水酸化アルミニウムによって、脳機能が破壊される危険性はありませんか?
A. 一説には、食品などに含まれるアルミニウムによって、脳細胞機能が破壊され、アルツハイマー病を発症するのではないかとの懸念がありますが、アルミニウムを含有する医薬品から摂取する量では、問題はないと考えられています。
Q33. HPVワクチンに含まれているアジュバントは油性アジュバントですか?また、このアジュバントでがんになることはありますか?
A. HPVワクチンに含まれているアジュバントは、油性アジュバント(オイルアジュバント)ではありません。また、このアジュバントには、発がん性は認められていません。
Q34. HPVワクチンの添付文書には「劇薬」との記載があるが、「劇薬」とは毒性が強いという意味ですか?
A. HPVワクチンの添付文書に記載されている「劇薬」の表示は薬事法第44条が定めている定義に基づいて記載しています。すなわち致死量が経口投与で体重1kgあたり300mg以下、皮下注射では体重1kgあたり200mg以下を「劇薬」としています。定められた用法用量を守って接種いただく分には問題となるものではありません。
Q35. HPVワクチンを接種すると、本当に子宮頸がんを予防できるのでしょうか?
A. 通常、HPVの感染から前がん病変の進行までに数年、前がん病変から子宮頸がんを発症するまでは十数年を要することから、これほど長い期間観察を続けて予防を確認するのは現実的でないと同時に、がんの発症まで何らかの処置をせずに放置するということは倫理的にも許されません。そのため2003年にWHOは専門家とオピニオンリーダーに有効性評価のための代替評価項目のコンセンサスを求め、その結果、中等度以上の子宮頸部上皮内腫瘍(CIN)を代替評価項目にすべきということと、発がん性HPVによる持続感染(6か月、12か月)が重要なリスク因子であることが確認されました。以来これらの指標が予防の代替指標として使われます。










